
- TOP >>
- 口腔がん治療
口腔がんとは
口腔がんとは、口の中にできる悪性腫瘍の総称です。日本では年間約8,000人が口腔がんに罹患し、その罹患数は増加傾向であるといわれています。
約半数が舌に発生し、次いで上下の歯肉に多く発生します。その他、頬粘膜、硬口蓋(上あごの天井)、口底、口唇などにも生じます。
組織型分類(がん組織の病理学的な分類)では、口腔がんの約90%が口腔粘膜組織から発生する「扁平上皮癌」です。残りの10%に唾液腺組織から発生する唾液腺がんや、骨や筋肉から発生する肉腫が含まれます。
発生原因は、日常的な喫煙、飲酒などのほか、重度の虫歯や歯周病を放置することや不適合な入れ歯による口腔粘膜への慢性刺激など、多要因に及びます。
病気が進行すると、がんは頸部リンパ節に転移をきたすことがあります。病気がさらに進行すると、肺や骨などの遠隔臓器にまで転移が及ぶ可能性があります。
診断
口腔がんの正確な診断は、治療を計画するうえで非常に重要であり、臨床所見に加えて画像検査と病理検査が必須です。
当センターでは、CT、MRI、PET-CT検査などの複数の画像検査を実施するとともに、細胞診、組織診などの病理検査については口腔病理専門医が詳細な診断を行います。
治療後にも再発・転移の確認のため定期的に診察および画像検査を実施し、迅速な再発・転移治療に備えます。
治療
口腔がん治療は、主に手術療法、化学療法(抗がん薬)、放射線療法に分類されます。当センターではいずれの治療も実施可能でありますが、がんを制御するうえで手術が最も確実な治療とされています。このため、当センターでは切除可能な病気に対しては、原則外科的切除(手術)をご提案しています。手術療法を基本として、必要に応じて化学療法、放射線治療を併用します。また、病気が口腔内だけでなく、頸部リンパ節に転移をしている場合、頸部に対する手術(頸部郭清術)も必要です。
進行がんでは、がんの切除に伴い口腔内に大きな欠損が生じるため、その後の会話や食事に大きな影響を及ぼすことがあります。この場合、病気の切除と同時に欠損部位に手や足などの組織を移植する再建手術を行い、摂食・嚥下支援チームおよび栄養サポートチームの介入により機能回復に努めます。
手術療法
がんは目に見える病変だけにとどまらず、周囲にも細胞レベルで広がっていく特徴を有します。このため、がんを完全に取り切るには目に見える病変を切除するだけでは不十分であり、周囲の正常な粘膜もある程度含めた切除が必要です。当センターでは切除範囲を決定するため、視診や触診だけでなくヨードによる生体染色や口腔粘膜蛍光観察機器など複数の手法を参考にしています。また、当センターでは腫瘍切除とあわせて術中に簡易的な病理検査を行い、肉眼だけでなく顕微鏡でもがんを切除できたことを確認しています。
(1)舌がん
早期舌癌
病変が比較的小さい場合で、かつ明らかな頸部リンパ節転移がない場合、舌部分切除を行うことが一般的です。手術後はしばらく食事形態の工夫等が必要となりますが、数か月程度で食事や会話への影響の多くが改善します。
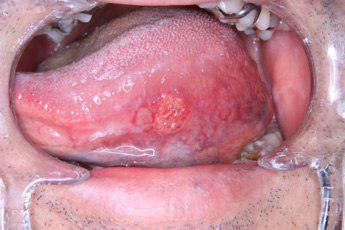
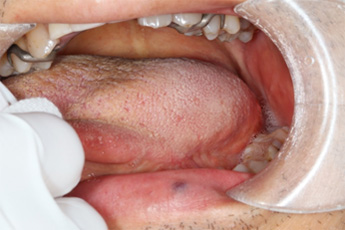
進行舌癌
顎顔面再建チームが行います。主に大腿部、腹部、前腕部などの離れた部位から組織を切り離して採取し、顕微鏡を用いて頸部の血管と吻合して口腔内に移植します(遊離皮弁再建)。条件によっては、胸部などから組織を切り離さず欠損部位に移植する再建方法も用いることがあります(有茎皮弁再建)。
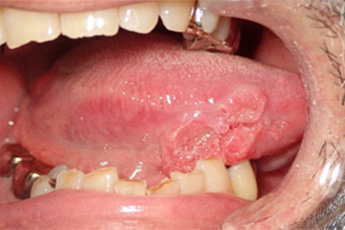
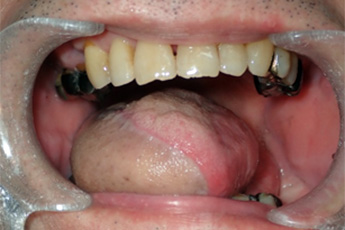
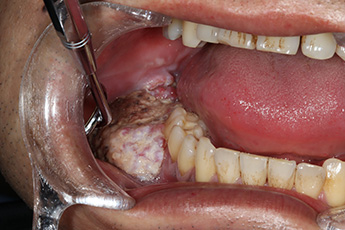
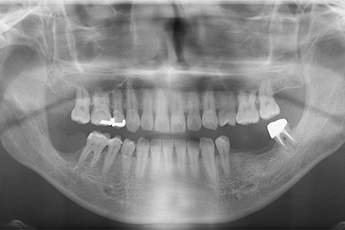
(2)下顎歯肉がん
歯肉がんの切除には、病変のある歯肉とその周囲の歯および顎骨の一部を同時に切除する必要があります。
病変が比較的小さい場合、下顎骨の一部を削ぐように切除する手術が選択されます(下顎辺縁切除術)。術後は必要に応じて、顎顔面補綴チームが特殊な入れ歯(顎義歯)の作製を行います。
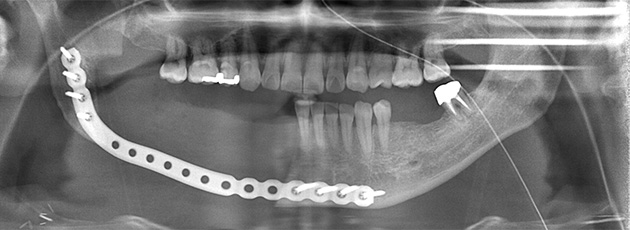
病変が大きい場合、下顎骨を離断するように切除する方法が選択されます(下顎区域切除術)。この場合、連続性が失われた下顎骨はチタン製の金属プレートによる再建手術を行います。組織欠損が大きい場合には、同時に顎顔面再建チームによる皮弁再建を行います。手術に際しては、あらかじめ患者様のCTデータから実物大3D模型を作製し、事前に金属プレートの形態を調整します。これにより、かみ合わせや顔貌の形態をなるべく再現できるよう努めています。
術後、病気がある程度の期間落ち着いていれば、条件によって骨移植(肩や足の骨)を行い、デンタルインプラントによる咬合の回復を計画することもできます(広範囲顎骨支持型装置)。
(3)上顎歯肉がん
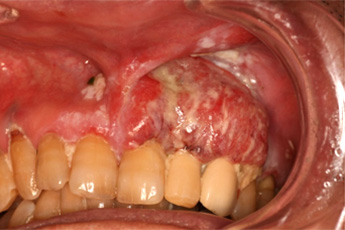
歯肉がんの切除には、病変のある歯肉とその周囲の歯および顎骨の一部を同時に切除する必要があります(上顎部分切除術)。上顎のすぐ上には、鼻腔や副鼻腔の一部(上顎洞)があり、病変が大きい場合には口腔とこの空間が交通することがあります。穴が大きい場合、空気や水が漏れてしまうことで食事や会話時に支障をきたします。術直後から顎義歯(特殊な入れ歯)を装着することでこれらの症状を改善し、早期の食事開始を可能にします。
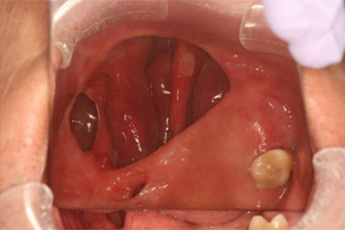
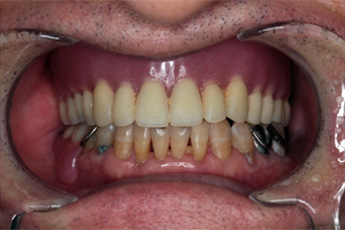
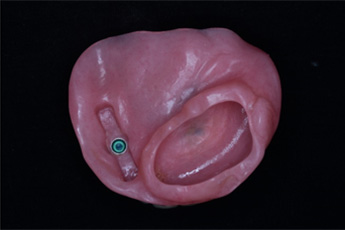
(4)頸部リンパ節転移
術前から頸部リンパ節に転移が明らかである場合、頸部の脂肪組織の中に散在するリンパ節とリンパ管を、周囲の血管や神経、筋肉と一塊に切除します(頸部郭清術)。また、術前に頸部リンパ節転移が明らかでない場合にも、病気の部位や浸潤の深さなどの条件から潜在的な頸部リンパ節転移の可能性が高い場合には、予防的に頸部郭清術を行うことがあります。症例によって、なるべく血管、神経、筋肉を温存することで機能障害を最小限とするよう努めています。
放射線療法
(1)根治治療としての放射線療法
比較的小さい早期口腔がんの場合、放射線療法で腫瘍を消失させることができる可能性があります。治療成績は手術に劣るものの、解剖学的構造が温存されるため、治療後の機能障害が少ないことが特徴です。当院では強度変調放射線治療(IMRT)という、健常な組織へのダメージを低減した放射線装置が導入されています。1回の治療時間は5~10分程度、治療期間は症例により異なりますが、6~7週間連日行います。放射線単独治療であれば通院での治療も可能です。化学療法を併用する場合には、薬剤の種類によって適宜入院が必要です。
(2)術後補助治療としての放射線療法
手術療法を実施した患者様のうち、病理検査の結果から、術後の補助治療として追加で放射線治療もしくは抗がん薬併用放射線療法をおすすめすることがあります。放射線単独治療であれば通院での治療が可能で、抗がん薬を併用する場合には、適宜入院が必要です。
化学療法(抗がん薬)
(1)手術または放射線療法との併用療法としての化学療法
現在、口腔がん治療において化学療法単独でがんを根治することはできません。何らかの原因で手術が選択できない患者様のうち、通常は放射線療法と併用で化学療法を計画します。
(2)放射線併用動注化学療法
当センターでは、切除不能な局所進行または再発口腔がんに対して、放射線治療医による放射線併用(超)選択的動注化学療法を行なっています。腫瘍に栄養を供給していると考えられる動脈に直接カテーテルを挿入し、高濃度の抗がん薬を注入します。動注化学療法にはいくつかの手法が存在しますが、当センターでは下肢または前腕からカテーテルを挿入し、高用量シスプラチンの投与を行なっています。一般的な抗がん薬の全身投与と比較して腫瘍に集中的に薬剤を投与できるため、何らかの要因で手術ができない場合に有効な治療選択肢であると考えています。
(3)再発・転移病変に対する化学療法
手術による根治的な治療が難しい場合、化学療法による治療を選択します。治療の目的は腫瘍の縮小や、痛みを軽減することにより生活の質を保つことです。当センターでは、これまで世界中で長く使用され、治療実績のある殺細胞性抗がん薬(シスプラチン、カルボプラチン、フルオロウラシル、ドセタキセル、パクリタキセル)を中心に、新しい種類の抗がん薬である分子標的治療薬(セツキシマブ)、免疫チェックポイント阻害薬(ニボルマブ、ペムブロリズマブ)を併用し、患者様一人ひとりの全身状態や生活環境に合わせた最適と思われる治療を提案します。治療中の有害事象に対して、身体的な症状から精神的な症状まで、各支持療法チームや関連診療科と合同でサポートを行います。
当センターで選択可能なレジメン(抗がん薬の組み合わせ)(一部)
| [TPF(導入化学療法):ドセタキセル+シスプラチン+フルオロウラシル] | ||
|---|---|---|
| [PCE(導入化学療法):パクリタキセル+カルボプラチン+セツキシマブ] | ||
| [Tri-weekly Cisplatin(100mg/m2)+RT(切除不能進行および術後補助療法):シスプラチン+放射線治療] | ||
| [Weekly Cisplatin(40mg/m2)+RT(術後補助療法):シスプラチン+放射線治療] | ||
| [Cmab+FP:セツキシマブ+シスプラチン+フルオロウラシル] | ||
| [PCE:パクリタキセル+カルボプラチン+セツキシマブ] | ||
| [Cmab+Weekly Paclitaxel:セツキシマブ+パクリタキセル] | ||
| [Weekly Paclitaxel:パクリタキセル] | ||
| [Cmab+RT:セツキシマブ+放射線治療] | ||
| [Cmab維持療法:セツキシマブ] | ||
| [Nivolumab(2w, 4w):ニボルマブ] | ||
| [Pembrolizumab(3w, 6w):ペムブロリズマブ] | ||
| [Pembrolizumab+FP:ペムプロリズマプ+フルオロウラシル+シスプラチン] | ||
| [Pembrolizumab+Carboplatin+5-FU:ペムブロリズマブ+カブボプラチン+フルオロウラシル] | ||
| [頭頸部アルミノックス治療:セツキシマブサロタロカンナトリウム] ※当院は、2023年12月より歯科口腔外科にて保険収載となった切除不能口腔がんに対するアルミノックス治療(光免疫療法)の認定施設です。適応については、担当医までご相談ください。 |
||










